Meldungsdurchführung
Häufige Fragen
Allgemeine Fragen und alle Tumorformen
Müssen Verdachtsdiagnosen gemeldet werden?
Eine Meldung von Tumorerkrankungen an das Krebsregister muss dann erfolgen, wenn eine Diagnosestellung nach hinreichender Sicherung erfolgt ist, i. d. R durch klinische oder histologische, zytologische, laboranalytische und autoptische Verfahren.
Welche Neubildungen in paarigen Organen sind seitenbezogen zu dokumentieren?
Eine seitenbezogene Dokumentaten von Neubildungen findet für die in der Übersicht "Anlage C: Liste - Paarige Organe" (herunterladen) dargestellten paarigen und sonstigen Organe statt.
Liegen Mehrfachtumoren in paarigen Organen vor, so sind Meldungen (anlässlich der Diagnose und durchgeführter lokaler Therapien) für jeden Tumor separat durchzuführen.
Welche intraepithelialen Neoplasien müssen gemeldet werden?
Alle intraepitelialen Neoplasien, die als hochgradige Dysplasien oder squamöse intraepitheliale Neoplasien des Grades 2 oder 3 gelten, müssen dem Krebsregister gemeldet werden.
Der aktuell gültige Eintrag in der ICD-O-3-Klassifikation lautet wie folgt:
8077/2 - Squamöse intraepitheliale Neoplasie, hochgradig
Synonyme:
- Hochgradige squamöse Dysplasie
- Hochgradige squamöse intraepitheliale Läsion (HSIL)
- Squamöse intraepitheliale Neoplasie, Grad 2
- Squamöse intraepitheliale Neoplasie, Grad 3
Lokalisationen *:
- Anale intraepitheliale Neoplasie Grad 2 / Grad 3 (AIN 2 / AIN 3) (C21.1)
- Ösophageale squamöse intraepitheliale Neoplasie (Dysplasie), mittelgradig / hochgradig (C15.-)
- Vaginale intraepitheliale Neoplasie Grad 2 / Grad 3 (VAIN 2 / VAIN 3) (C52.-)
- Vulväre intraepitheliale Neoplasie Grad 2 / Grad 3 (VIN 2 / VIN 3) (C51.-)
- Zervikale intraepitheliale Neoplasie Grad 2 / Grad 3 (CIN 2 / CIN 3 mit schwerer Dysplasie oder CIN 2 / CIN 3 o.n. A) (C53.-)
* Um Deckungsgleichheit zu erzielen wurden die hier genannten Lokalisationen aus dem aktuell gültigen Eintrag in der ICD-O-3-Klassifikation in Bezug auf die Morphologie 8077/2 um die intraepithelialen Neoplasien Grad 2 ergänzt.
Welches Datum ist als Datum der Diagnose anzugeben?
Als Datum der Diagnose ist das Datum der erstmaligen histologischen oder zytologischen Sicherung einer Erkrankung zu dokumentieren (hierbei ist vorzugsweise das Datum der Probengewinnung anzugeben, oder, sofern nicht bekannt, der Zeitpunkt des Eingangs der Gewebeprobe im pathologischen Institut oder der Befundanfertigung). Zu den vorgenannten Sicherungsverfahren werden auch "Liquid biopsies" und die Durchflusszytometrie gerechnet.
Liegt das Datum der erstmaligen histologischen oder zytologischen Sicherung nicht vor, so ist für die Diagnosestellung die Datumsangabe aus der nach absteigender Priorisierung sortierten Liste zu ermitteln:
- bei Behandlung oder Feststellung der Tumorerkrankung im Krankenhaus: Datum der erstmaligen stationären Aufnahme
- bei Behandlung oder Feststellung der Tumorerkrankung im Rahmen der ambulanten Versorgung: Datum des ersten Kontakts mit einer Ärztin/einem Arzt
- Datum der erstmalig mit positivem Ergebnis durchgeführten Bestimmung von Tumormarkern oder bildgebenden Untersuchung (einschließlich PET, CT oder MRT)
- Datum der erstmaligen Beratung der Erkrankung in einer interdisziplinären Tumorkonferenz
- Sterbedatum, wenn die Tumorerkrankung auf einer Todesbescheinigung vermerkt oder im Rahmen einer durchgeführten Autopsie festgestellt wurde
Welche Pflichtangaben müssen mit jeder Meldung übermittelt werden?
Eine Meldung an das Krebsregister Saarland gilt als vollständig, wenn sie alle
- in der Erfassungsmaske des Melderportals
- im klinischen Arbeitsplatzsystem zur Durchführung von gesetzlichen Meldungen an das Krebsregister (z. B. Krankenhaus- oder Praxisinformationssystem)
- im Meldebogen
abgefragten Daten beinhaltet, die der meldepflichtigen Person zum Zeitpunkt der Meldungsdurchführung vorliegen.
Darüber hinaus muss jede Meldung an das Krebsregister Saarland bestimmte Mindestangaben beinhalten, damit eine Verarbeitung der Meldung möglich ist.
Diese Mindestangaben sind im Detail in der Verordnung zur Ausführung des SKRG geregelt und umfassen je nach Meldung:
- Angaben zur Patientin/zum Patienten einschließlich der Bezeichnung der Krankenkasse sowie der Versicherungsnummer (Voraussetzung für die Auszahlung der Meldevergütung),
- Angaben zur meldepflichtigen Person,
- detaillierte Angaben zur Tumorerkrankung (Diagnosedatum, Sitz, Morphologie und Ausbreitung des Tumors),
- Angaben zu durchgeführten tumorspezifischen Therapien und Verlaufsereignissen (Rezidive, Mehrfachtumoren, Fernmetastasen, genereller Progress) und
- zum Tod der Patientin/des Patienten.
Weitere Informationen zur Meldungsdurchführung sind in der Anlage "Allgemeine Informationen zur Durchführung von Meldungen an das
Krebsregister Saarland – WANN muss WER WAS melden?" (herunterladen) enthalten.
Wozu dient das TNM-System?
Die TNM-Klassifikation dient zur Beschreibung der anatomischen Ausbreitung (Cancer staging) einer Tumorerkrankung und beruht auf der Feststellung und Beschreibung der 3 Hauptkomponenten:
- T = Ausbreitung des Primärtumors (Werte: T0, T1, T2, T3, T4 und Unterkategorien für einzelne Tumorformen)
- N = Fehlen oder Vorhandensein und Ausbreitung von regionären Lymphknotenmetastasen (Werte: N0, N1, N2, N3 und Unterkategorien)
- M = Fehlen oder Vorhandensein von Fernmetastasen (Werte: M0, M1 und Unterkategorien).
Als fakultative Bestandteile der TNM-Klassifikation stehen zur Beschreibung der Ausbreitung eines Tumors zur Verfügung:
- L = Fehlen oder Vorhandensein einer Invasion von Lymphgefäßen (Werte: L0, L1 und LX)
- V = Fehlen oder Vorhandensein einer Veneninvasion (Werte: V0, V1, V2 und VX)
- Pn = Fehlen oder Vorhandensein einer Veneninvasion (Werte: Pn0, Pn1, und PnX).
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Welche TNM-Klassifikationen gibt es?
Die anatomische Ausbreitung einer Tumorerkrankung kann jeweils in Form einer
- prätherapeutischen klinischen Klassifikation (sog. klinischer TNM mit den Angaben cT, cN und cM)
- postoperativen histopathologischen Klassifikation (sog. pathologischer TNM mit den Angaben pT, pN und pM)
beschrieben werden.
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Was bedeuten die Präfixe c, p, u vor der TNM-Klassifikation?

Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Was bedeuten die zusätzliche Symbole y, r, und a vor der TNM-Klassifikation?

Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Gibt es eine TNM-Klassifikation für In situ-Tumoren?
In-situ-Tumoren werden i. d. R. mit der TNM-Klassifikation pTis cN0 cM0 dokumentiert. Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Auf Grundlage einer postoperativen histopathologischen Klassifikation ist für In situ-Tumoren "pTis" anzugeben, auf Grundlage klinischer
Untersuchungen, eingesetzter bildgebender Verfahren oder nach Biopsie ist für In situ-Tumoren als klinische Klassifikation "cTis" anzugeben.
Die Stadienklassifikation "Tis" ist nur dann zu verwenden, wenn diese gemäß der TNM-Klassifikation zulässig ist (Ausnahmen sind z. B. Hochgradige intraepitheliale Neoplasien (HGIEN) des Darms oder Carcinomata in situ der Prostata).
Was bedeutet die R-Klassifikation?
Die R-Klassifikation beschreibt das Fehlen oder Vorhandensein von (Rest-) Tumorgewebe nach Abschluss einer Operation oder Strahlentherapie.
Aufgrund ihrer herausragenden prognostischen Bedeutung ist die Angabe der R-Klassifikation nach Durchführung einer Operation zwingend vorgesehen.
- RX = nicht beurteilbar
- R0 = kein Residualtumor nachweisbar
- R1 = mikroskopischer Residualtumor (einschließlich der Ausprägungen R1 (is) und R1 (cy+) zur Anzeige von in situ- oder cytologischen Resten)
- R2 = makroskopischer Residualtumor
- U = unbekannt
Wie unterscheiden sich der lokale Residualstatus und der Gesamtstatus?
Der "lokale Residualstatus" gibt den Zustand der Resektionsränder nach operativer Tumorentfernung wieder und muss im Melderportal und den Meldebögen im Eingabefeld „Lokaler Residualstatus nach OP“ oder im Feld „Weitere relevante Informationen" (im Abschnitt "Weitere Angaben") dokumentiert werden.
Mit "Gesamtbeurteilung des Residualstatus
nach Abschluss der (Primär-) Therapie" wird die Information zu evtl. noch vorhandenen Tumorresten nach Abschluss der initialen Behandlung zusammengefasst.
Wie sind Angaben zum histopathologischen Grading zu melden?
Wurde Tumorgewebe histopathologisch untersucht, so ist das histopathologische Grading entsprechend der TNM- oder anderer Klassifikationen mit folgenden Ausprägungen anzugeben:
1 = gut differenziert
2 = mäßig differenziert
3 = schlecht differenziert
4 = undifferenziert
X = nicht bestimmbar
L = low grade (G1 oder G2)
M = intermediate grade (G2 oder G3)
H = high grade (G3 oder G4)
B = Borderline
0 = malignes Melanom der Konjunktiva
U = unbekannt
T = trifft nicht zu
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Wie sind aufgetretene Fernmetastasen zu melden?
Werden Fernmetastasen im Rahmen der durchgeführten Staginguntersuchungen bei Diagnose des Primärtumors oder nicht mehr als 3 Monate (92 Tage) später festgestellt (sog. synchrone Fernmetastasen), so ist deren Vorhandensein (Datum der Feststellung, Sitz der Fernmetastasen sowie M-Kategorie der TNM-Klassifikation) als Teil der Diagnosemeldung zu mitzuteilen.
Treten Fernmetastasen später als 3 Monate (> 92 Tage) nach Beginn der Erkrankung auf (sog. metachrone Fernmetastasen), so ist deren Auftreten mit Durchführung einer Verlaufsmeldung dem Krebsregister mitzuteilen (Datum der Feststellung, Sitz der Fernmetastasen sowie M-Kategorie der TNM-Klassifikation).
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Ist mit dem TNM-System die Angabe MX bei fehlenden Informationen zum Vorliegen von Fernmetastasen zulässig?
Entsprechend der derzeit gültigen und zu verwendenden 8. Auflage der TNM-Klassifikation ist für die M-Kategorie die Ausprägung "X" nicht mehr vorgehsehen. Die Kategorie "MX" wird als unzureichend angesehen, da für die Bestimmung der klinischen M-Kategorie die klinische Untersuchung ausreichend ist.
Ist die Angabe pM0 zulässig?
Die Kategorie M0 der pathologischen TNM-Klassifikation ("pM0") ist keine anwendbare Kategorie. Das Fehlen von Fernmetastasen wird mit "cM0" dokumentiert.
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Nach welcher Klassifikation ist die Morphologie einer Neubildung zu kodieren?
Die Morphologie einer Neubildung ist nach der aktuellen 2. Revision der ICD-O-3-Klassifikation zu verschlüsseln.
Die deutschsprachige Ausgabe der 2. Revision der ICD-O3 kann abgerufen und online durchsucht werden auf der Internetpräsenz des Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) (externen Link öffnen).
Welche tumorspezifischen Operationen sind meldepflichtig und wie sind diese zu verschlüsseln?
Meldepflichtig sind alle tumorspezifischen Operationen, die im Kapitel 5 des amtlichen Operationen- und Prozedurenschlüssels enthalten sind.
Der amtliche Operationen- und Prozedurenschlüssel (OPS) kann abgerufen und online durchsucht werden auf der Internetpräsenz des Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) (externen Link öffnen)
Welche Zusatzklassifikationen sind mit Meldungen zu übermitteln?
Bei Meldungsdurchführung über das Melderportal oder mittels Papierformularen sind vorhandene Angaben zu folgenden Zusatzklassifikationen zu übermitteln:
Titel des Widgets
Untenstehend finden Sie Antworten auf häufig gestellte Fragen zur Dokumentation, Meldung und Kodierung spezifischer Erkrankungen und Tumorformen.
Fragen und Antworten, die die Meldepflicht, Meldungsdurchführung sowie Vergütung von Meldungen an das Krebsregister Saarland betreffen, befinden sich im Abschnitt Ärztinnen und Ärzte.
Meldungen zu durchgeführten Therapien
Sind aufgetretende Nebenwirkungen zu dokumentieren?
Bei Durchführung von Meldungen mittels Papierformularen sind für aufgetretene Nebenwirkungen Art und Schweregrad in Form von Freitextangaben einzutragen.
Bei Meldungen mit dem Melderportal ist folgendermaßen vorzugehen: sind keine Nebenwirkungen aufgetreten oder waren diese nur mild oder moderat, so sind die zusammenfassenden Bewertungen K=Keine, 1=Mild (Grad 1) oder 2=Moderat (Grad 2) zu dokumentieren.
Nur für Nebenwirkungen die mindestens stark oder ausgeprägt waren (Grad 3 oder höher) ist eine detaillierte Erfassung der betreffenden Nebenwirkung mit Art und Schweregrad erforderlich.
Sind Nebenwirkungen aufgetreten, deren Schweregrad unbekannt ist, so ist die zusammenfassende Bewertung U=Unbekannt zu verwenden.
Wie sind abwartende Therapiestrategien an das Krebsregister zu melden?
Abwartende Therapiestrategien im Rahmen der Versorgung einer Krebspatientin oder eines -patienten müssen an das Krebsregister Saarland gemeldet werden.
Anlässlich deren Beginn und Abschluss ist eine Therapiemeldung durchzuführen mit folgenden Angaben:
- Therapieart: 'Systemische Therapie'
- Art der Systemischen Therapie: 'AS (Active surveillance)', 'WS (Wait and see)' oder 'WW (Watchful waiting, Watch and wait)'.
Die Intention muss dabei zwingend angegeben werden (i. d. R. 'kurativ' oder 'palliativ').
Wie sind simultan laufende systemische Therapien an das Krebsregister zu melden?
Bei der Anwendung von Therapieprotokollen, bei denen eine Kombination mehrerer Substanzen zum Einsatz kommt, erfolgt die Meldung als Kombinationstherapie mit Zuordnung der entsprechenden Therapieart.
Zeitgleich unabhängig voneinander laufende Therapien sind separat zu melden. Hierzu zählen Hormontherapien, die üblicherweise zusätzlich zu anderen Protokollen eingesetzt werden, aber nicht deren Bestandteil sind.
Als Dokumentationshilfe stellt das Krebsregister Saarland eine Liste der Protokolle und der separat zu meldenden Hormontherapien zur Verfügung (herunterladen).
Müssen einzelne Zyklen einer Chemotherapie oder einer anderen medikamentösen Behandlung gemeldet werden?
Eine Chemotherapie oder andere medikamentöse Behandlung umfasst üblicherweise mehrere Zyklen. Unter einem Zyklus versteht man eine einzelne Therapie-Einheit. Die ganze Behandlung erstreckt sich in der Regel über einen längeren Zeitraum.
Bei der Meldung von medikamentösen Therapien gilt: Meldungen müssen anlässlich des Beginns und nach Beendigung der (gesamten) Behandlung durchgeführt werden. Die einzelnen Zyklen sind nicht zu melden. Kommt es zu einer Änderung der eingesetzten Wirkstoffe, so muss dies gemeldet werden.
Muss eine lokale Anwendung von Chemo- oder Immuntherapeutika gemeldet werden?
Die lokale Anwendung von Chemo- oder Immuntherapeutika (z. B. in Form einer intravesikalen Applikation bei Harnblasentumoren) muss in Form einer Therapiemeldung folgendermaßen gemeldet melden:
- Therapieart = "Systemische Therapie"
- Systemische Therapieart = Art der Therapie (z. B. "Chemotherapie" oder "Immuntherapie")
- Substanz = der applizierte Wirkstoff
- Stellung zur OP= je nach Sachverhalt
- Therapiebeginn und Therapieende
- Im Feld „Weitere relevante Informationen" (im Abschnitt "Weitere Angaben" wird als Art der Applikation „lokal“ vermerkt.
Analog zur Vorgehensweise bei der Meldung von medikamentösen Therapien müssen Meldungen anlässlich des Beginns und nach Beendigung der (gesamten) Behandlung durchgeführt werden.
Wie ist eine durchgeführte Mikrowellenablation von Tumorgewebe an das Krebsregister zu melden?
Eine Mikrowellen- oder Radiofrequenzablation oder ein anderes ablatives
Verfahren von Tumorgewebe soll als Meldung einer durchgeführten Operation dokumentiert werden. Zur Bezeichnung des Verfahrens sind die verfügbaren OPS-Codes zu verwenden. Als lokaler Residualstatus ist entsprechend "RX" anzugeben.
Wie sind Nachresektionen von Tumorgewebe zu melden?
Findet eine Nachresektion als eigenständiger Eingriff statt, so ist die Nachresektion mit einer separaten Therapiemeldung zu melden.
Meldungen zu Änderungen im Krankheitsverlauf
Wie wird "Divergentes Geschehen" definiert und wann ist diese Ausprägung zu verwenden?
Die anzuwendende Definition lautet "An einem Tumormanifestationsort 'Voll- oder Teilremission', an einem anderen Manifestationsort aber 'Progression' oder 'Wiederauftreten der Erkrankung' nach krankheitsfreiem Intervall."
Neubildungen der Lippe, der Mundhöhle und des Rachens sowie Kopf-Hals-Tumoren
Welche Freitextangaben sind bei der Meldung von Kopf-Hals-Tumoren erforderlich?
Bei Durchführung von Meldungen mittels Papierformular oder Melderportal helfen Freitextangaben, damit das Krebsregister Sitz und Art eines Tumors sicher verschlüsseln kann.
Wird beispielsweise als Tumorform "Karzinon, Sitz Lippe" angegeben, kann nicht unterschieden werden, ob es ein Karzinom der Lippenhaut (ICD-10 Code: C43) oder der Außenseite (ICD-10-Codes: C00.0, C00.1) oder der Innenseite (ICD-10-Codes: C00.3, C00.4) der Lippe vorliegt.
Wie sind Angaben zu einer HPV/p16-Infektion zu dokumentieren?
Chronische Infektionen mit humanen Papillomviren (HPV) sind ein Hauptrisikofaktor für Tumoren der Mundhöhle und des Rachens.
Angaben zum HPV/p16-Status sind bei Meldungen mit Papierformularen als Freitextinformation und bei elektronischen Meldungen mittels Zusatzklassifikation ("Weitere Stadien" -> "Klassifikation p16") zu dokumentieren und zu übertragen.
Welche Änderungen ergaben sich in der 8. Auflage der TNM-Klassifikation für Kopf-Hals-Tumoren?
Die klinische und pathologische TNM-Klassifikation von Karzinomen des Rachens (Oropharynx, Nasopharynx, Hypopharynx) sowie unbekannten Primärtumoren mit Metastasen in den Halslymphknoten erfordert seit der 8. Auflage die Berücksichtigung des HPV/p16-Status.
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Wie wird der HPV/p16-Status bei der Codierung von Plattenepithelkarzinomen berücksichtigt?
Mit der 2. Revision der ICD-O3 (Internationale Klassifikation der Krankheiten für die Onkologie, Dritte Ausgabe) können Plattenepithelkarzinome klassifiziert werden in HPV-positive (8085/3) und HPV-negative (8086/3) Plattenepithelkarzinome.
Wie sind unbekannte Primärtumoren mit Befall von Halslymphknoten zu dokumentieren?
Unbekannte Primärtumoren mit Metastasen der Halslymphknoten werden gemäß der aktuellen und zu verwendenden 8. Auflage der TNM-Klassifikation wie folgt dokumentiert:
T - Primärtumor: cT0
N - Regionäre Lymphknoten: entsprechend des klinischen Stagings oder pathologischen Befundes
M - Fernmetastasen: entsprechend des klinischen Stagings oder pathologischen Befundes
Wichtig:
Die TNM-Klassifikation berücksichtigt bei diesen Tumoren den HPV (Humanes Papilloma Virus)/p16-Status sowie den EBV (Epstein-Barr-Virus)-Status.
Ein Primärtumor ist nicht nachweisbar.
ICD-10 Codes: C80.0 oder C10.9 (bei positivem EBV-Status) oder C11.9 (bei positivem HPV- bzw. p16-Status).
Eine histologische Sicherung von Lymphknotenmetastasen eines Plattenepithelkarzinoms ist erforderlich.
Neubildungen der Verdauungsorgane
Welche Tumoren des Verdauungstraktes sind meldepflichtig?
Im Saarland müssen folgende Neubildungen an das Krebsregister gemeldet werden:

Zu den meldepflichtigen Neubildungen der Verdauungsorgane gehören auch diejenigen Polypen, Adenome und intraepithelialen Neoplasien, die gemäß der modifizierten Wien-Klassifikation der Kategorie 4 zugeordnet werden (z. B. hochgradige intraepitheliale Neoplasien (HGIEN) sowie high grade-Adenome).
Müssen Gastrointestinale Stromatumoren gemeldet werden?
Seit der zweiten Revision der ICD-O-3 werden alle gastrointestinalen Stromatumoren als invasiv bösartige Neubildungen klassifiziert (Morphologieschlüssel: 8936/3) und müssen gemeldet werden.
Mit der Meldung müssen Angaben zur Tumorgröße und zur Mitoserate übermittelt werden. Die Mitoserate ist bei Meldungen mit Papierformularen als Freitextangabe und bei elektronischen Meldungen mittels Zusatzklassifikation ("Weitere Stadien" -> "MITOSERATE_GIST") zu dokumentieren und zu übertragen.
Wie wird eine transarterielle Chemoembolisation (TACE) gemeldet?
Die transarterielle Chemoembolisation (TACE) ist ein minimal-invasives radiologisches Verfahren, welches zur Behandlung von inoperablen Lebertumoren (z. B. hepatozelluläres Karzinom, Lebermetastasen von neuroendokrinen Tumoren) eingesetzt werden kann.
Eine durchgeführte TACE wird in Form einer Therapiemeldung gemeldet. Eine elektronische Meldung enthält folgende Angaben:
- Therapieart = Systemische Therapie
- Therapietyp = Chemotherapie
- Protokoll = TACE
- Substanz = eingesetzte/r Wirkstoff/e
- Intention = palliativ
- Stellung zur OP = ohne Bezug zu OP
- Angabe des Beginns und Ende der Therapie
- Im Feld „Anmerkung Therapiearten“ wird als Art der Applikation „lokal“ vermerkt.
Wie wird der Sitz von retroperitonealen Fernmetastasen dokumentiert?
Für im oder auf dem Retroperitoneum gelegene Fernmetastasen wird die Lokalisationsangabe "OTH" (andere Organe) verwendet.
Welche Änderungen ergaben sich in der 2. Revision der ICD-O3 für hormonproduzierende Tumoren des Pankreas?
Für hormonproduzierende Tumoren des Pankreas haben sich folgende Änderungen in der 2. Revision der ICD-O3 gegenüber der 1. Revision ergeben:
- Neuroendokriner Pankreastumor, hormoninaktiv (bisher: 8150/1, neu: 8150/3)
- Insulinproduzierende Pankreastumoren (bisher: 8151/0, neu: 8151/3)
- Glucagonproduzierende Pankreastumoren (bisher: 8152/1, neu: 8152/3)
- Gastrinproduzierende Pankreastumoren (bisher: 8153/1, neu: 8153/3)
- Somatostatinproduzierende Pankreastumoren (bisher: 8156/1, neu: 8156/3)
- ACTH-produzierender Tumor (bisher: 8158/1, neu: 8158/3)
- Serotonin produzierende Pankreastumoren (bisher: 8241/1, neu: 8241/3)
Wie müssen niedriggradige muzinöse Neoplasien der Appendix gemeldet werden?
Gemäß der WHO-Klassifikation sind niedriggradige muzinöse Neoplasien der Appendix (LAMN) mit folgenden Angaben zu melden:
- Diagnosecode ICD-10: D01.0
- Topographiecode ICD-O 3: C18.1
- Morphologiecode ICD-O 3: 8480/2.
Zur Unterscheidung von hochgradigen muzinösen Neoplasien der Appendix (HAMN) und für eine korrekte Einstufung des klinischen Stadiums gemäß der TNM-Klassifikation ist die Angabe des Gradings mit '1' für 'low-grade' und '2' oder '3' für 'high-grade' Läsionen zwingend erforderlich.
Wie sind Mehrfachtumoren beim kolorektalen Karzinom zu melden?
Mehrfachtumoren in verschiedenen Abschnitten des Dick- und Enddarmes sind jeweils separat (jeweils mit Diagnosedatum, Tumorsitz und Morphologie, Angabe der TNM-Klassifikation usw.) zu melden. Die
ärztliche Entscheidung ist hierbei ausschlaggebend.
Dies gilt ebenfalls für Therapie- und Verlaufsmeldungen zu den einzelnen Tumoren in den verschiedenen Darmabschnitten.
Bösartige Neubildungen der Atmungsorgane und sonstiger intrathorakaler Organe
Wie müssen Mehrfachtumoren der Lunge gemeldet werden?
Die Entscheidung, ob und in welcher Form Mehrfachtumoren in der Lungen zu melden sind, hängt von deren Sitz und dem zeitlichen Verlauf deren Feststellung statt.
Tumoren bzw. Tumorherde werden innerhalb eines Zeitraums von 3 Monaten (92 Tage) festgestellt:
- sind die Tumoren untersschiedlichen histologischen Typs (z. B. NSCLC und SCLC), so muss für jeden Tumor eine separate Meldung erfolgen
- werden mehrerere Tumorherde im selben Lungenlappen oder -flügel festgestellt, ist eine Meldung durchzuführen (die Ausbreitung des Primärtumors wird mittels TNM-Klassifikation mit T3 oder T4 dokumentiert und dabei um das (m)-Suffix ergänzt)
- liegen in einem kontralateralen Lungenlappen vom Primärtumor getrennte Tumorherde vor, so ist eine Meldung durchzuführen (das Vorliegen von Fernmetastasen wird mittels TNM-Klassifikation mit "M1" dokumentiert)
- Klarstellung: sind ein nicht-kleinzelliges Karzinom (ICD-O3 Morphologieschlüssel: 8046/3) und ein weiterer Tumor mit spezifischer nicht-kleinzelliger Morphologie (z. B. Adenokarzinom, ICD-O3 Morphologiecode: 8140/3) dokumentiert, so ist eine Meldung durchzuführen.
Zwischen der Festellung der Tumoren liegen mehr als 3 Monate (92 Tage)
- eine separate Meldung ist für jeden neuen Tumor durchzuführen, sofern dieser aus ärztlicher Sicht nicht als Rezidiv oder Fernmetastase des ersten Tumors gilt.
Wie kann ich die Tumorstadien „limited Disease“ und „extended Disease“ bei Lungenkarzinome dokumentieren?
Kleinzellige Bronchialkarzinome können mittels der VALG (Veterans Administration Lung Study Group)-Zusatzklassifikation dokumentiert werden. Im Melderportal findet sich diese Klassifikation im Abschnitt "weitere Stadien".
Wie müssen epitheliale Tumoren des Thymus gemeldet werden?
Für bösartige Tumoren des Thymus ist "C37" als Diagnosecode der ICD-10 und "C37.9" als Lokalisationscode der ICD-O 3 zu verwenden.
Für epitheliale Tumoren des Thymus, eingeschlossen Thymome, Thymuskarzinome und neuroendokrine Tumoren existiert eine spezifische TNM-Klassifikation.
Wie ist eine prophylaktische Bestrahlung des Gehirns bei einem kleinzelligen Bronchialkarzinom zu dokumentieren?
Die prophylaktische Bestrahlung des Hirnschädels kann in kurativer oder palliativer Intention Bestandteil des Behandlungskonzepts sein. Sie ist mit einer Therapiemeldung zu melden. Als „Stellung zur
OP“ ist in diesem Fall "Sonstiges" anzugeben. Die Angabe der „Intention“ ergibt sich aus dem Behandungskonzept (i. d. R. "kurativ" oder "palliativ").
Neubildungen der Haut
Was ist bei der Registrierung von Hauttumoren zu beachten?
Mit den in 2021 in Kraft getretenen Änderungen des Saarländischen Krebsregistergesetzes wurde die Erhebung von bösartigen Neubildungen der Haut erweitert.
Invasive Basalzellneubildungen der Haut (ICD-10 Codes: C44, ICD-O3 Morphologiecodes: 8090/3-8110/3) müssen anlässlich der
- Diagnosestellung nach hinreichender Sicherung,
- histologischen, zytologischen, laboranalytischen und autoptischen Sicherung der Diagnose und
- nach tumorbedingtem Tod
gemeldet werden.
Empfohlene Vorgehensweise: bei erstmaligem Auftreten eines Basalioms erfolgt eine Diagnosemeldung mittels Melderportal oder vorgesehem Formular (herunterladen), für alle weiteren Tumoren werden Kopien der erstellten pathologischen Befunde übersendet.
Maligne Melanome der Haut und deren Vorstufen (ICD-10 Codes: C43 und D03) sowie sonstige invasive Neubildungen der Haut (ICD-10 Codes: C44, sonstige Morphologien, z. B Plattenepithelkarzinome, Merkelzellkarzinom der Haut) müssen anlässlich der
- Diagnosestellung nach hinreichender Sicherung,
- histologischen, zytologischen, laboranalytischen und autoptischen Sicherung der Diagnose,
- Durchführung von Operationen und anderen spezifischen Behandlungsverfahren,
- bei Änderungen im Krankheitsverlauf wie z. B. Auftreten von Rezidiven oder Mehrfachtumoren) und
- nach tumorbedingtem Tod
gemeldet werden.
Nicht zu melden sind nicht-melanzozytäre In situ-Tumoren der Haut (ICD-10: D04) sowie gutartige Neubildungen wie z. B. aktinische Keratosen (ICD-10: L57.0).
Für die Meldungen können das Melderportal oder separate Meldeformulare verwendet werden.
Wird für das Maligne Melanom (ICD-10: C43) ein Grading dokumentiert?
Ein histologisches Grading kommt für das Maligne Melanom der Haut nicht zur Anwendung.
Eine Ausnahme stellt hier das Maligne Melanom der Konjunktiva (ICD-10 Code: C69.0), für das in der aktuell zu verwendenden 8. Auflage der TNM Klassifikation Maligner Tumoren eine Klassifiktion für das Grading vorgegeben ist.
Muss eine aktinische Keratose gemeldet werden?
Eine aktinische Keratose (ICD-10: L57.0) ist wie anderer gutartige Neubildungen der Haut nicht meldepflichtig. Weitere Synonyme für nicht meldepflichtige Keratosen sind: „senile Keratose", „Keratosis solaris", „Arsenkeratose“, „PUVA-Keratose“, „bowenoide aktinische Keratose“ oder „aktinische seborrhoische Keratose“.
Meldungen für diese Hautveränderungen werden vom Krebsregister nicht entgegengenommen bzw. nach Eingang vernichtet.
Wie erkenne ich anhand des Pathologiebefundes ob die Resektion des Hauttumors vollständig durchgeführt wurde?
Textbestandteile, die auf eine R0-Resektion hinweisen, können sein: „Vorliegende Schnittränder frei“, „Entfernung im Gesunden erfolgt“ oder „Resektion in toto“.
Nach operativer Entfernung von Tumoren müssen in einer Meldung immer Angaben zum lokalen R-Status übermittelt werden.
Wie melde ich eine durchgeführte Elektrochemotherapie?
Die Elektrochemotherapie ist eine Kombination aus Chemotherapie und Anwendung von Elektroimpulsen, welche z. B. zur Behandlung von kutanen und subkutanen Metastasen eines Malignen Melanoms oder kutanen Metastasen anderer solider Tumoren zum Einsatz kommt.
Eine durchgeführte Elektrochemotherpie ist in Form einer Therapiemeldung zu melden.
- Therapieart = "Systemische Therapie"
- Arten = "Chemotherapie"
- Substanz = der applizierte Wirkstoff
- Stellung zur OP= je nach Sachverhalt
- Therapiebeginn und Therapieende
- Im Feld „Anmerkung Therapiearten“ wird als Behandlungsform zusätzlich „Elektrochemotherapie“ vermerkt.
Muss ein Morbus Bowen (ICD-10: D04) gemeldet werden?
Morbus Bowen (ICD-10: D04, Synonyme: intraepitheliales Plattenepithelkarzinom vom Bowen-Typ, Dermatosis praecancerosa Bowen, Dyskeratosis maligna) ist als intraepidermales In situ-Karzinom der Haut nicht meldepflichtig.
Muss ein Bowen-Karzinom (ICD-10: C44) gemeldet werden?
Als Bowen-Karzinom wird ein invasives Plattenepithelkarzinom der Haut bezeichnet, das aus einem Morbus Bowen entstanden ist. Ein Bowen-Karzinom (ICD-10: C44, ICD-O 3 Morphologiecodes: 8070/3 oder 8081/3) muss dem Krebsregister Saarland gemeldet werden. Dabei ist auch der Sitz des Tumors, das histopathologische Grading, die Tumorausbreitung gemäß TNM (T>=1) sowie der Residualtumorstatus nach Exzision anzugeben.
Neubildungen der weiblichen Brust und Geschlechtsorgane
Welcher Morphologieschlüssel der ICD-O3 ist zu verwenden, wenn der morphologische Typ eines Mammakarzinoms nicht bekannt ist?
Ist der morphologische Typ eines invasiven Mammakarzinoms nicht bekannt, so ist als Histologieschlüssel der ICD-O3 die "8500/3 - Invasives duktales Karzinom o.n.A. / Karzinom der Brust" zu vergeben.
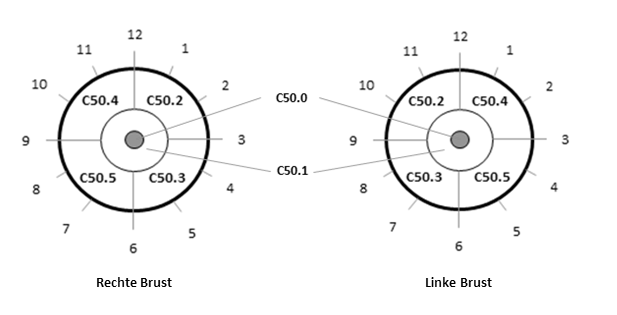
Wie wird der Sitz von Tumoren der Mamma mit Uhrzeitangabe dokumentiert?
Die Grafik gibt die Schlüssel für die Tumorlokalisation gemäß der ICD-O-3 in Abhängigkeit von Seite und Uhrzeitangabe wieder. Lässt sich der Tumorsitz nicht eindeutig zuordnen, so ist als Schlüssel für den Tumorsitz die 'C50.8' zu verwenden.
Wie melde ich, wenn eine Neubildung des Gebärmutterhalses unterschiedliche Histologien aufweist?
In einer Meldung anlässlich der Diagnose einer Tumorerkrankung können für Tumoren mit unterschiedlichen Histologien mehrere Morphologieschlüssel angegeben werden.
Wenn im Rahmen der histopathologischen Begutachtung oder klinischen Bewertung festgestellt wird, dass multiple Karzinome vorliegen, die unabhängig voneinander entstanden sind, so ist für jeden Tumor eine separate Meldung durchzuführen.
Wie ist die Morphologie einer CIN III-Läsion zu verschlüsseln?
Eine CIN III-Läsion des Gebärmutterhalses ist mit dem Morphologiecode "8077/2 - Squamöse intraepitheliale Neoplasie, hochgradig" der ICD-O3 zu verschlüsseln.
Wie wird der Sitz von peritonealen Metastasen bei bösartigen Tumoren des Ovars dokumentiert?
Die peritoneale Ausbreitung eines malignen Tumors des Ovars (C56), der Tube (C57) oder eines Karzinoms des Peritoneums (C48) erfolgt mittels Verschlüsselung durch die T-Komponente der TNM-Klassifikation. Eine peritoneale Ausbreitung dieser Tumoren gilt nicht als Befall entfernter Organe, der mit der M-Komponente der TNM-Klassifikation verschlüsselt wird.
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Wie sind beidseitige Tumoren der Eierstöcke und Eileiter bzw. tuberinen Adnexen zu melden?
Ovarien (ICD-10: C56), Eileiter (C57.0) bzw. tuberine Adnexe (C57.4) sind paarige Organe. Beidseitig auftretende Tumoren in diesen Strukturen werden grundsätzlich seitenbezogen dokumentiert und sind daher separat zu melden.
Eine Ausnahme stellen die serösen Ovarialkarzinome dar. Hier sind zusammengefasste Meldungen mit Seitenangabe „beidseitig“ zulässig. Laut der aktuellen Ausgabe der TNM-Klassifikation (8. Auflage) wird ein beidseitiger begrenzter Befall der v. g. Strukturen mit "T1b" (oder ggf. "T1c") klassifiziert.
Wie muss ich einen bilateralen serösen Borderlinetumor des Ovars ohne invasive Tumoranteile kodieren, der die TNM-Formel pT1c2, pNX, L0, V0, Pn0, RX erhalten hat?
Folgende Angaben sind zu verwenden:
- Diagnose ICD-10: D39.1 (Neubildung unsicheren oder unbekannten Verhaltens: Ovar)
- Lokalisation ICD-O3: C56.9 (Ovar)
- Histologie ICD-O3: 8460/2 („seröser Borderline-Tu, mikropapilläre Variante“)
- TNM-Klassifikation: pT1c2, pNX, L0, V0, Pn0, RX
- Malignitätsgrad: GB
Wie soll Morbus Paget der Brust dokumentiert werden?
In Abhängigkeit der Tumorhistologie kommen die in der nachfolgenden Tabelle angegebenen Regeln zur Anwendung:
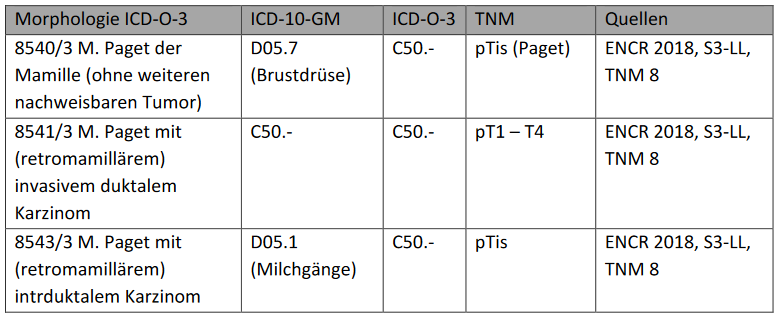
Quellen:
ENCR 2018: Regelwerk der ENCR (https://encr.eu)
S3-LL: S3-Leitlinie, Langversion 4.1 – September 2018, 11.3, S.370
TNM 8: Wittekind (Hrsg.) TNM Klassifikation Maligner Tumoren, 8. Auflage. 2017, Korrigierter Nachdruck 2020, S. 197
Neubildungen der männlichen Genitalorgane
Welchen ICD-O3-Morphologieschlüssel erhalten azinäre Adenokarzinome der Prostata?
Die Morphologie von azinären Adenokarzinomen der Prostata wird gemäß der aktuell gültigen Revision 2 der ICD-O3 mit "8140/3 - Adenokarzinom o.n.A. und Azinäres Adenokarzinom der Prostata" verschlüsselt.
Wie wird die Ausbreitung eines Prostatakarzinoms dokumentiert, wenn es infolge einer transurethralen Resektion der Prostata (TUR-P) zufällig diagnostiziert wird?
Bei zufälligem histologischem Befund ("incidental carcinoma")
- in 5 % oder weniger des resezierten Gewebes wird cT1a
- in mehr als 5 % des resezierten Gewebes wird cT1b
für die Ausbreitung des Primärtumors angegeben.
Können regionäre Lymphknoten nicht beurteilt werden, ist cNX zu dokumentieren. Wenn keine Fernmetastasen vorliegen, so ist cM0 anzugeben, bei Vorliegen die Angabe cM1a, cM1b oder cM1c mit Angabe der Lokalisation.
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Wie wird die Ausbreitung eines Prostatakarzinoms dokumentiert, wenn es durch Nadelbiospie (z. B. wegen erhöhtem PSA) diagnostiziert wird?
Handelt es sich um einen Tumor, der weder tastbar noch in bildgebenden Verfahren sichtbar ist, so wird die Ausbreitung des Primärtumors mit cT1c angegeben.
Können regionäre Lymphknoten nicht beurteilt werden, ist cNX zu dokumentieren. Wenn keine Fernmetastasen vorliegen, so ist cM0 anzugeben, bei Vorliegen die Angabe cM1a, cM1b oder cM1c mit Angabe der Lokalisation.
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Wie melde ich eine HIFU-Behandlung der Prostata?
Der hochintensive fokussierte Ultraschall (HIFU) ist ein minimal-invasives, wenig eingreifendes Verfahren zur Behandlung bei örtlich begrenztem Prostatakrebs, das bislang im Rahmen von Studien erprobt wird.
Eine durchgeführte HIFU-Behandlung wird in Form einer Therapiemeldung gemeldet. Eine elektronische Meldung enthält u. a. folgende Angaben:
- Therapieart = "Operative Therapie"
- Therapiedetails = "Transrektale und perkutane Destruktion von Prostatagewebe: durch Ultraschall - OPS-Code: 5-602.1"
Wie sind abwartende Therapiestrategien an das Krebsregister zu melden?
Abwartende Therapiestrategien im Rahmen der Versorgung einer Krebspatientin oder eines -patienten müssen an das Krebsregister Saarland gemeldet werden.
Anlässlich deren Beginn und Abschluss ist eine Therapiemeldung durchzuführen mit folgenden Angaben:
- Therapieart: 'Systemische Therapie'
- Art der Systemischen Therapie: 'AS (Active surveillance)', 'WS (Wait and see)' oder 'WW (Watchful waiting, Watch and wait)'.
Die Intention muss dabei zwingend angegeben werden (i. d. R. 'kurativ' oder 'palliativ').
Bei welchen Tumoren ist die Angabe von Serumtumormarkern als Bestandteil der TNM-Klassifikation erforderlich?
Bei Hodentumoren werden häufig erhöhte Serumkonzentrationen für die Hormone Alpha-1-Fetoprotein (AFP), humanes Choriongonadotropin (HCG) und Laktatdehydrogenase (LDH) beobachtet. Daher eignen sich deren Konzentrationen im Blutserum grundsätzlich als Marker zur Therapie‑, Verlaufs- und Rezidivkontrolle von Hodentumoren.
Informationen zu den Werten der Serumtumormarker werden in der TNM-Klassifikation mit Hilfe der S-Komponente mit den Werten SX, S0, S1, S2 und S3 dokumentiert.
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Wie melde ich eine bilaterale Orchiektomie?
Die bilaterale Orchiektomie stellt eine Möglichkeit der Hormontherapie zur Behandlung eines Hodentumors dar.
Eine bilaterale Orchiektomie ist in Form einer operativen Therapie zu melden (OPS-Schlüssel: 5-622). Als zusätzliche Information ist in Papiermeldungen im Bemerkungsfeld und in elektronischen Meldungen im Merkmalsfeld „Weitere Angaben“ die Angabe "Hormontherapie" zu dokumentieren und zu übermitteln.
Bitte beachten: die Angabe des lokalen R-Status ist ebenfalls eine Pflichtangabe.
Neubildungen der Harnorgane
Wie muss eine lokale intravesikale Instillationstherapie gemeldet werden?
Die lokale intravesikale Anwendung von Chemo- oder Immuntherapeutika ist in Form einer Therapiemeldung zu melden.
- Therapieart = "Systemische Therapie"
- Systemische Therapieart = "Chemotherapie" bei Anwendung von Mitomycin, und "Immuntherapie" bei Anwendung von BCG oder Vicinium
- Substanz = der applizierte Wirkstoff
- Stellung zur OP= je nach Sachverhalt
- Therapiebeginn und Therapieende
- Im Feld „Weitere relevante Informationen" (im Abschnitt "Weitere Angaben" wird als Art der Applikation „lokal“ vermerkt.
Analog zur Vorgehensweise bei der Meldung von medikamentösen Therapien müssen Meldungen anlässlich des Beginns und nach Beendigung der (gesamten) Behandlung durchgeführt werden.
Welche ICD-O3-Morphologieschlüssel erhalten papilläre Urothelkarzinome der Harnwege?
Entsprechend der aktuellen WHO-Klassifikation und der aktuell gültigen 2. Revision der ICD-O3-Klassifikation erhalten invasive papilläre Urothelkarzinome den Histolgieschlüssel "8120/3". Die Morphologie von nicht-invasiven papillären Urothelkarzinomen ist mit "8130/2" zu verschlüsseln.
Papilläre urotheliale Neoplasien mit niedrig malignem Potential (engl.: papillary urothelial neoplasm of low malignant potential = PUNLMP) sind als Neubildungen unsicheren oder unbekannten Verhaltens der Harnblase (ICD-10-Schlüssel "D41.4") ebenfalls meldepflichtig und erhalten den Morphologieschlüssel "8130/1".
Ist eine Bestrahlung der Mamillen bei Hormontherapie des Prostatakarzinoms zu melden?
Eine Mamillenbestrahlung während einer Hormontherapie eines
Prostatakarzinoms hat in der Regel eine Prophylaxe und Linderung von Begleitbeschwerden zum Ziel. Sie ist deshalb nicht an das Krebsregister zu melden.
Neubildungen des Gehirns und sonstiger Teile des Zentralen Nervensystems
Wie soll die Optune TTFields-Behandlung in Kombination mit einer Erhaltungschemotherapie mit Temozolomid gemeldet werden?
Eine Behandlung mit Optune TTFields in Kombination mit einer Erhaltungschemotherapie mit Temozolomid bei Patientinnen und Patienten mit einem Glioblastom wird als Meldung einer "Systemischen Therapie" dokumentiert. Hierbei wird als Protokoll "TTFields" angegeben und als Substanz "Temozolomid" eingetragen.
Wie soll eine Meningeosis neoplastica dokumentiert werden?
Die leptomeningeale Metastasierung oder Meningeosis neoplastica beschreibt eine diffuse metastatische Ausbreitung von Tumorgewebe in den Subarachnoidalraum bzw. im Liquor cerebrospinales oder die angrenzenden Hirnhäute.
Das Vorliegen einer Meningeosis neoplastica wird durch die M-Kategorie der TNM-Klassifikation beschrieben (=M1). Zur Lokalisation der Tumormetastasen wird "OTH - andere Organe" verwendet.
Derzeit gültig und zu verwenden ist die 8. Auflage der TNM Klassifikation Maligner Tumoren.
Müssen intrakranielle Hämangiome an das Krebsregister gemeldet werden?
Intrakranielle Hämangiome (z. B. in Form kavernöser Hämangiome) sind gutartige Neubildungen, die vom Gefäßendothel ausgehen und gemäß der Internationalen statistischen Klassifikation der Krankheiten und verwandter Gesundheitsprobleme in der aktuellen 10. Auflage nicht als gutartige Neubildung des Gehirns und anderer Teile des zentralen Nervensystems gelten. Sie werden entsprechend mit dem Diagnosecode 'D18' verschlüsselt und sind nicht an das Krebsregister zu melden.
Neubildungen der lymphatischen, blutbildenden und verwandten Gewebe ("Lymphome und Leukämien")
Wie muss eine durchgeführte Stammzelltranspantation gemeldet werden?
Eine durchgeführte Stammzelltransplantation ist vorzugsweise als Systemische Therapie mit Therapieart = "Stammzelltransplantation (inkl. Knochenmarktransplantation)" zu melden. Die Information "autologe Transplantation" oder "allogene Transplantation" muss dann im Substranzfeld dokumentiert werden.
Alternativ kann eine Stammzelltransplantation als Operative Therapie mit Angabe der Art im Feld Therapiedetails als
- "Autogene Stammzelltransplantation - OPS-Code: 5-411.0" oder
- "Allogene Stammzelltransplantation - OPS-Code: 5-411.2"
gemeldet werden.
Wie ist eine Transformation einer hämatopoetischen oder lympoiden Erkrankung in eine andere Neoplasie zu melden?
Als Transformation wird der Übergang einer hämatopoetischen oder lymphoiden Neoplasie von einer chronischen in eine akute (häufiger) oder von einer akuten in eine chronische Phase (selten) bezeichnet.
Beispiele sind der Übergang einer chronisch lympatischen Leukämie (CLL, ICD-O3-Morphologieschlüssel: 9820/3) in ein diffus großzelliges B-Zell-Lymphom (DLBCL, 9680/3) oder der Übergang einer refraktären Anämie bzw. eines Myelodysplastischen Syndroms (MDS, 9980/3) in eine akut myeloische Leukämie (AML, 9860/3).
Tritt eine Transformation früher als 3 Monate nach Erkrankungsbeginn auf, so ist eine Verlaufsmeldung mit Angabe der Gesamtbeurteilung = "Progression" und der neuen Tumormorphologie zu übermitteln.
Tritt eine Transformation später als 3 Monate nach Erkrankungsbeginn auf, so ist eine neue Meldung anlässlich der Diagnose einer Tumorerkrankung zu übermitteln.
Ergänzend erhält das Krebsregister Kopien aller erstellten histologischen Befunde, so dass eine umfassende Dokumentation der Transformationen erfolgen kann.
Gibt es eine TNM-Klassifikation für hämatopoetische Erkrankungen?
Nein. Eine TNM-Klassifikation ist für hämatologische und lymphoide Neoplasien nicht vorgesehen.
Welche Klassifikationen sind bei der Meldung von Neubildungen der lymphatischen, blutbildenden und verwandten Gewebe zu verwenden?
- Hodgkin-und Non-Hodgkin-Lymphome (ICD-10 Codes: C81, C82, C83, C84): Lugano-Klassifikation
- Hodgkin- und Non-Hodgkin-Lymphome (C81-C88), immunproliferative Krankheiten (C91): Ann Arbor-Klassifikation mit Zusatz
- Follikuläres Lymphom (C82): FLIPI-Score
- Follikuläres Lymphom (C82), nicht follikuläre Lymphome, Reifzellige T/NK-Zell Lymphome, Non-Hodgkin-Lymphome (C83, C84, C85): IPI-Klassifikation
- Mantelzelllymphom (C83.1): MIPI-Score
- Makroglubulinämie Waldenström (C88.0): ISSWM-Klassifikation
- Multiples Myelom (C90): ISS-Klassifikation und Durie-Salmon-Klassifikation
- Chronische lymphatische Leukämie (C91.1): BINET-Klassifikation und Rai-Klassifikation
- Myelodisplastische Syndrome (MDS, D46): IPSS-Klassifikation
- Akute Myeloische Leukämie (AML, C92.0): ELN-Klassifikation
- Chronische myeolische Leukämie (CML, C92.1): EUTOS-Score und ELN-Klassifikation
- Haarzellenleukämie (C91.4): Formen-Klassifikation
- Akute Promyelozyten-Leukämie (PCL, C92.4): Sanz-Score
Wie werden Lokalisation und Sitz von Lymphomen und Leukämien verschlüsselt?
Für Leukämien ist i. d. R. der Lokalisationscode der ICD-O3 "C42.1 (Knochenmark)" zu verwenden. Bei einem Myelosarkom (ICD-O3-Morphologiecode: 9930/3) wird hingegen der Sitz des Tumors dokumentiert.
Entspringt ein Lymphom den Lymphknoten, so ist der genaue Tumorsitz i. d. R. mit einem Lokalisationscode der ICD-O3 der Klasse "C77" zu verschlüsseln. Entsprechend ist ein Lymphom, das mehrere Lymphknotenregionen umfasst, mit dem ICD-O3-Lokalisationscode "C77.8 (Lymphknoten mehrerer Regionen)" zu verschlüsseln. Extranodale Lymphome sind nach ihrem Ursprungsort zu verschlüsseln. Sofern keine Lokalisation bekannt ist, ist als ICD-O3-Lokalisationscode "C77.9 (Lymphknoten o.n.A.)" zu verwenden. Ist der Ursprung eines extranodalen Lymphoms unbekannt, so ist der unbekannte Tumorsitz mit dem ICD-O3 Lokalisationscode "C80.9 (unbekannte Primärlokalisation)" zu verschlüsseln.
Ist eine Aderlasstherapie bei Polycythemia Vera (ICD-10: D45) meldepflichtig?
Die Aderlasstherapie ist als Systemische Therapie zu melden. Als Therapieart ist hierbei "Sonstiges" einzutragen, in der Liste der Therapieprotokolle ist "Aderlass" auszuwählen.
Wie ist eine Ganzkörperbestrahlung zu dokumentieren, die vor einer Stammzelltransplantion durchgeführt wird?
Folgende spezifischen Angaben sind bei der Dokumentation der Bestrahlung zu verwenden:
- Datum des Beginns und Endes der Bestrahlung
- Applikationsart: 'perkutan'
- Zielgebiet: '10.1 (Ganzkörperbestrahlung bei allogender Stammzelltransplantation)'
- Seite: 'T (Trifft nicht zu)'
- Verabreichte Einzel- und Gesamtdosis

